Infected intracranial aneurysm
Case
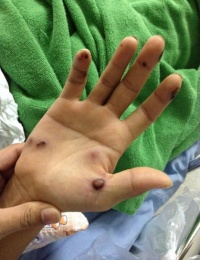
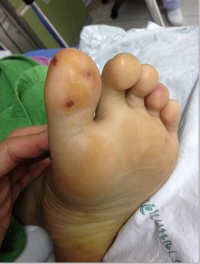
- ผู้ป่วยชายไทยอายุ 28 ปี ไม่มีโรคประจำตัวใด ๆ 3 สัปดาห์ก่อนมีไข้ ปวดเมื่อยตามตัว 1 สัปดาห์มีตุ่มหนองขึ้นบริเวณมือและเท้า ไปตรวจได้รับ dicloxacillin (250 mg) 1×4 1 วันก่อนมารพ.มีแขนซ้ายชักกระตุก 2-3 นาที รู้ตัวตลอด หลังกระตุกแขนซ้ายไม่มีแรง จึงมารพ. ที่ห้องฉุกเฉินผู้ป่วยผู้ป่วย ชักแขนซ้ายอีก 2 ครั้ง ได้ diazepam 10 mg IV 2 ครั้ง หลังจากนั้นเริ่มซึมลง GCS E1VtM5 ตรวจร่างกายพบมีไข้ 38.2 C heart , lung, abdomen ปกติ ตรวจพบ multiple hemorrhagic bleb บริเวณมือและเท้าดังรูป ตรวจทางระบบประสาทพบ left hemiparesis – upper grade I, lower grade IV, hyperreflexia lt. arm
Lab
- CBC – Hb 14.5, Hct 44.7, WBC 19500 (N91% E1% B1% L4% M4%), plt adequate; UA – ปกติ, electrolyte และ LFT ปกติ
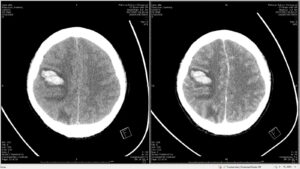
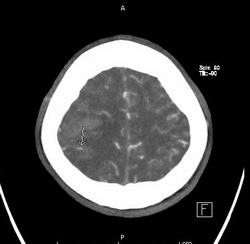
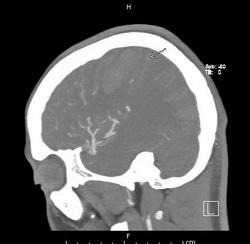
CT brain
- 2 lobar hemorrhage in rt. frontoparietal 2×3 cm และ rt. occipital 3×4 cm, few SAH along right parietal, 0.7 mm shifting of midline, mild hydrocephalus
infected aneurysm
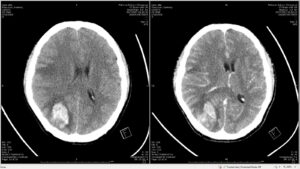
CTA

Management
- vancomycin 1 gm IV q 12 hr ต่อมา H/C ขึ้นเป็น Staphylococcus aureus จึง switch ABO ตามผล sense cloxacilin 2 gm iv q 4 hr + gentamycin 200 mg iv q 24 hr
- AED :Dilantin 1000 mg iv then 100 mg iv q 8 hr.
Course of patient
- หลังจากผ่านไป 2-3 วันผู้ป่วยรู้ตัวมากขึ้น ไข้ลง ทำ echocardiography พบ myxomatous change of mitral valve and tricuspid valve, no vegetation หลังจาก admit 14 วันมีชัก 1 ครั้ง หลังจากนั้นอาการปกติตลอด ครบ 1 เดือน hemiparesis ดีขึ้นเป็น grade IV CTA brain หลังได้ ABO ครบ 2 สัปดาห์ไม่พบ aneurysm แล้ว แต่พบมี infected ICH ได้ให้ ABO ต่อจนครบ 8 สัปดาห์ โดย monitor ESR เป็นระยะ
Literature Review
- เนื่องจาก intracranial infectious aneurysm (IIA) เป็นโรคที่พบได้ไม่บ่อย และไม่ได้มีการศึกษาอย่างแพร่หลาย จึงไม่มีแนวทางการรักษาที่ชัดเจน จึงได้มีค้นหาข้อมูลวารสารทางการแพทย์ที่ได้รับการตีพิมพ์จาก OVID gateway medline ตั้งแต่ปี 1950 – 2009 เพื่อใช้เป็นแนวทางในการประเมิน และวางแผนในการรักษา
- ผู้ป่วยที่เป็น IIA มักจะมีประวัติ หรือพบร่วมกับโรคอื่นๆ ซึ่งที่พบบ่อย ได้แก่
– 65% bacterial endocarditis (อ้างอิงตาม Duke’s criteria)
– 6.3% มีประวัติฉีดยาเข้าหลอดเลือดดำ (IVDU)
– 5.2% bacterial meningitis
– 4.2% พบว่ามีสุขภาพอนามัยของช่องปากไม่ดี (poor dental-oral hygiene)
– 2.8% cerebral venous sinus thrombosis - เชื้อก่อโรคที่พบได้บ่อย เกิดจาก Staphylococcus aureus และ Streptococcus species ส่วนเชื้อชนิด Gram negative หรือกลุ่ม virus กับ fungus ก็มีรายงานอยู่บ้าง โดยเชื้อดังกล่าวมาทำให้เกิด vascular wall integrity เสียไป จนเกิดเป็น aneurysm formation ได้ทั้งจากทาง hematogenous spreading หรือ direct invasion จาก structure ข้างเคียง
- ผู้ป่วย IIA มักมา present ด้วย ruptured aneurysm โดยพบว่า 72% มาด้วยมีเลือดออกในสมอง ได้แก่ subarachnoid, intraparenchymal หรือ intraventricular hemorrhage และพบ intraparenchymal hemorrhage เป็นสัดส่วนที่มากกว่า berry aneurysm
- เมื่อทำ vascular study เพิ่มเติม จะพบได้ทั้ง saccular (41%), fusiform (52%) หรือ giant / thrombosed (7%) ตำแหน่งที่พบบ่อยที่สุดคือ distal MCA branch (60% – 70%) และในบางครั้ง อาจพบ multiple aneurysms ได้ (20% – 25%)
natural history ของ IIA ยังไม่ทราบแน่ชัด Tunkel (1993) ได้รายงานว่ามีอัตราเสียชีวิตสูง คือ 30% สำหรับ unruptured aneurysm แต่จะเพิ่มขึ้นถึง 80% หากเป็น ruptured aneurysm และที่น่าสังเกต คือ ขนาดของ aneurysm ไม่ได้แปรผันกับการแตก โดย aneurysm ขนาดเล็ก จะมีอุบัติการณ์ที่ผู้ป่วยมาด้วย ruptured aneurysm บ่อยกว่า เมื่อเทียบกับ aneurysm ขนาดใหญ่ที่ผู้ป่วยมักจะมีอาการจาก mass effect หรือ ischemic symptoms ซึ่งต่างจาก berry aneurysm (Kannoth, 2009) - แนวทางการรักษาจากวารสารที่ได้รับการตีพิมพ์ก่อนหน้าที่ได้รวบรวมไว้ในงานวิจัยนี้ จะแบ่งเป็นกลุ่ม unruptured group และ ruptured group
- Unruptured group
- ในรายที่มีความเสี่ยงสูงในการผ่าตัด เช่น เป็น circumferential artery involvement, aneurysm อยู่ลึก หรืออยู่ใน eloquent vascular territory ซึ่งการ sacrifice หลอดเลือดจะทำให้มี neurodeficit การให้ IV antibiotics อย่างเดียวจะเหมาะสม โดยให้ยาอย่างน้อย 4-6 ตามผล blood sampling or CSF sampling และ serial angiography เพื่อดูขนาดของ aneurysm ทุก 1 – 2 สัปดาห์ ถ้าพบว่า aneurysm ไม่เล็กลงหรือใหญ่ขึ้น ควรพิจารณาผ่าตัดหรือ endovascular โดยการให้ยา ABO อย่างเดียว Bartakke (2002) พบว่า aneurysm หายไป 29% ขนาดเล็กลง 18.5% ขนาดไม่เปลี่ยนแปลง 15% และขนาดใหญ่ขึ้นหรือพบ aneurysm ตำแหน่งอื่นเพิ่ม 22% ในขณะที่ Corr P (1995) พบว่า aneurysm หายไป 33% เล็กลง 17% ขนาดไม่เปลี่ยนแปลง 33% และขนาดใหญ่ขึ้น 17% อย่างไรก็ตามศัลยแพทย์บางท่านแนะนำให้พยายามผ่าตัดหรือ endovascular treatment ทุกรายเลยถ้าทำได้ โดยไม่ต้องลอง ABO เนื่องจาก IIA มีอัตราการแตกที่สูง (Kannoth, 2009)
- Ruptured group
- ข้อบ่งชี้ในการผ่าตัดหรือ endovascular treatment ยังคงไม่มีข้อตกลงชัดเจน ขึ้นอยู่กับรูปร่างของ aneurysm ความแข็งแรงของผู้ป่วย การมี ICH ร่วมด้วยหรือไม่ โดยการผ่าตัดจะเหมาะในรายที่มี อายุน้อย มี mass effect จาก hematoma และ aneurysm เข้าถึงได้ง่าย ส่วน endovascular จะเหมาะในรายที่การผ่าตัดเข้าถึงได้ยาก หรือผู้ป่วยมีความเสี่ยงในการผ่าตัดสูง การผ่าตัดเพื่อ clipping จะค่อนข้างยากกว่า berry aneurysm เนื่องจากผนังหลอดเลือดมักบางและยุ่ย และมัก identify neck ได้ยาก นอกจากนั้นตำแหน่งอาจจะหาได้ยากอาจจำเป็นต้องใช้ neuronavigator
- ระยะเวลาที่เหมาะสมในผ่าตัดเป็นเรื่องที่ต้องพิจารณา เนื่องจากบางครั้งโรคหัวใจที่พบร่วมทำให้การรักษาซับซ้อนยิ่งขึ้น โดยทั่วไปในรายที่มีข้อบ่งชี้ต้องเปลี่ยนลิ้นหัวใจ และไม่มีภาวะฉุกเฉินทางระบบประสาทที่ต้องผ่าตัดเช่น มี ICH ขนาดใหญ่ แนะนำให้ผ่าตัดหัวใจก่อน เพื่อลดความเสี่ยงในการเกิด heart failure หลังจากผ่าตัดสมอง และควรใช้ bioprosthetic valve เพื่อลดความจำเป็นในการให้ anticoagulant อย่างไรก็ตามมีบางรายงานที่ผ่าตัดหัวใจในเวลาไม่นานหลังจากทำ endovascular ซึ่งก็ได้ผลดีเช่นกัน
- ในกรณีที่ผู้ป่วยมีโอกาสเกิด intracranial infectious aneurysm ได้ แต่ xray ไม่พบ เช่น ผู้ป่วย endocarditis ที่ตรวจพบว่ามี neurological deficit แต่ vascular study ครั้งแรกไม่พบ aneurysm ก็ควรมีการทำ vascular study ซ้ำหลังการรักษาด้วย IV ABO ครบ 4 -6 wks
- เนื่องจากส่วนมาก เชื้อที่ก่อให้เกิดโรค มักเป็น bacteria ตามที่ได้กล่าวไปแล้ว แต่ก็มี case report ที่พบว่าเกิดโรคจาก fungus virus หรือ parasite ได้ ซึ่งการรักษา ก็เป็นตามแนวทางเดียวกัน คือ antifungal – antiviral – antiparasite drug and serial vascular study
- Unruptured group


- โดยวารสารทั้ง 2 ฉบับนี้ ได้ให้การรักษาผู้ป่วยโดยการให้ยาเพียงอย่างเดียว ไม่ได้มี surgical or endovascular intervention และตรวจ vascular study ซ้ำ ก็พบ complete regression of aneurysm
Views: 2,481

